Rauchfilter

Copyright © 2007 by the Annals of The Royal College of Surgeons of England
Current Attitudes and Practices Towards Diathermy Smoke
John Spearman,1 George Tsavellas,2 and Paul Nichols3
1Department of Surgery, Great Western Hospital, Swindon, Wiltshire, UK
2Department of Surgery, Queen Elizabeth the Queen Mother Hospital, Margate, Kent, UK
3Department of Surgery, Southampton General Hospital, Southampton, Hampshire, UK
Correspondence to Paul Nichols, Consultant Colorectal Surgeon, Department of Surgery, Southampton General Hospital, Tremona Road, Southampton SO16 6YD, UK T: +44 (0)238079 4840; F: +44 (0)238079 8509; E: Email: paul.nichols@suht.swest.nhs.uk
Abstrakt
EINLEITUNG
Die Gefahren von chirurgischem Rauch sind gut dokumentiert und elektrochirurgische Instrumente (ESU's) sind ein wesentlicher Bestandteil der chirurgischen Praxis. Das Ziel dieser Studie war, die Meinungen der allgemeinen, chirurgischen Fachärzte, der Fachärzte in Ausbildung und der leitenden OP-Schwestern, in der Wessex Region / England, gegenüber den Gefahren von chirurgischem Rauch auszuloten.
MATERIALIEN UND METHODEN
Eine Literatur-Recherche wurde unter Verwendung von Ovid Medline durchgeführt. Ein Fragebogen zur Untersuchung der gegenwärtigen Praktiken, der anerkannten Gefahren und ob adäquate Vorsichtsmaßnahmen gegenwärtig genutzt werden, wurde an 169 Fachärzte, Fachärzte in der Ausbildung und Schwestern in 14 Krankenhäusern in der Wessex Region versandt.
ERGEBNISSE
Nur 3 von 98 Chirurgen benutzten geeignete Rauchabzüge, trotz der Tatsache das die Mehrheit (72%) das Gefühl hatte, dass gegenwärtig nur unzulängliche Vorsichtsmaßnahmen ergriffen wurden, um das Personal und die Patienten vor dem chirurgischen Rauch zu schätzen. Ebenso gab es eine Unsicherheit gegenüber den Gefahren unter den Antwortenden.
SCHLUSSFOLGERUNGEN
Der Einsatz von Rauchabzugsgeräten ist sehr begrenzt. Ein größeres Bewusstsein der Gefahren und der erhältlichen Technologien, um Rauchfahnen aus der Umgebung des Operationssaales zu entfernen, könnte zu einem größeren Begreifen führen.
Das elektrochirurgische Instrument (ESU) wurde 1926 von WT Bovie entwickelt und von H Cushing bekannt gemacht.1
Trotz des anfänglich langsamen Begreifens der Chirurgen, ist das elektrochirurgische Instrument zu einem unentbehrlichen Werkzeug für den modernen Chirurgen geworden und wird bei den meisten chirurgischen Behandlungen eingesetzt. Unter Anwendung von verschiedenen Spannungen wird Strom durch Gewebe geleitet und der auftretende Widerstand produziert Hitze. Bei der Schneid-Diathermie beginnt das intrazellulare Wasser durch die Hitze zu kochen, die Zellen explodieren und die Gewebe teilen sich; Koagulationsstrom entwickelt weniger Hitze, verursacht ein Austrocknen der Zelle und damit eine Koagulation.2 Dies produziert ein unterschiedliches Ausmaß an Rauchfahnen oder chirurgischem Rauch.
Das Ziel dieser Studie war es, die Ansichten von allgemeinen Fachärzten, Fachärzten in der Ausbildung und leitenden OP-Schwestern, in der Wessex Region / England, in Bezug auf die anerkannten Gefahren von chirurgischem Rauch, irgendwelchen unternommenen Vorsichtmaßnahmen und ob sie irgendwelche negativen Vorkommnisse wahrgenommen haben, zu ermitteln.
Materialien und Methoden
Ein Standard-Fragebogen wurde allen Fachärzten und Fachärzten in der Ausbildung, in der Wessex Region / England, zugesandt und ein verkürzter Fragebogen wurde der leitenden OP-Schwester in jedem Krankenhaus der Region mit chirurgischen Fähigkeiten zugesandt.
Die Fragen bezogen sich auf das Ausmaß der Diathermie-Anwendung unter den Chirurgen, der Einstellung des chirurgischen Personals und des Pflegepersonals gegenüber dem produzierten Rauch, den anerkannten Gefahren der Rauchinhalation, angewendeten Maßnahmen den Rauch abzusaugen und ob zusätzliche Vorsichtsmaßnahmen eingesetzt wurden. Zum Schluss wurden sie nach irgendwelchen bekannten negativen Vorkommnissen durch chirurgischen Rauch gefragt und ob sie das Gefühl haben, dass die gegenwärtigen Methoden adäquat sind, um das Personal und die Patienten zu schützen.
Ergebnisse
Insgesamt wurden 169 Fragebögen an Fachärzte (n=103), Fachärzte in der Ausbildung (n=52) und leitende OP-Schwestern (n=14) in 14 Krankenhäusern mit chirurgischem Service, innerhalb der Wessex Region, versandt. Es gab Antworten von 67 Fachärzten (65%), 40 Fachärzten in der Ausbildung (77%) und 11 leitenden OP-Schwestern (79%). Alle üblichen Fachbereiche der Chirurgie waren vertreten und es wurde eine Antwort von zumindest zwei der drei Gruppen von jedem Krankenhaus erhalten.
Von 111 Antworten der Fachärzte und Fachärzte in der Ausbildung, benutzten 108 (97%) die Diathermie ständig oder oft. Insgesamt beseitigten 43% der Fachärzte, im Vergleich zu 70% der Fachärzte in der Ausbildung, den chirurgischen Rauch; Gründe für die Beseitigung waren eine Verbesserung der Sicht, Sicherheit und Geruch (siehe Tabelle 2). Von denen die den Rauch beseitigten, benutzten 89% der Fachärzte und 92% der Fachärzte in Ausbildung eine Standard-Wandabsaugung, 14% der Fachärzte benutzten spezielle laparoskopische Rauchabzüge/-filter, während 8% (und 11% der Fachärzte in der Ausbildung) den Rauch entlüfteten, indem sie laparoskopische Ports öffneten. Ein Facharzt blies den Rauch weg, um die Sicht zu verbessern. Zwei Fachärzte (5%) und ein Facharzt in der Ausbildung (4%) gaben an Rauchabzüge zu benutzen, aber nur bei Pseudomyxoma-Fällen in einem Krankenhaus. Zusätzliche Vorsichtsmaßnahmen wurden von 7% der Fachärzte und 20% der Fachärzte in der Ausbildung vorgenommen, einschließlich einer nicht exzessiven Nutzung der Diathermie oder des Tragens einer Maske (mit und ohne Augenschutz).
Gründe für die Beseitigung von chirurgischem Rauch
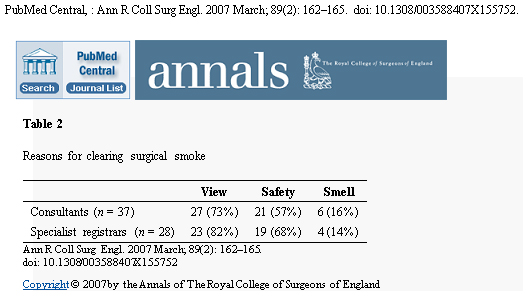
Von den Fachärzten hatten 51% das Gefühl, dass der Diathermie-Rauch gefährlich ist, im Vergleich zu 78% der Fachärzte in Ausbildung und 91% der leitenden OP-Schwestern. Dementsprechend hatten 22%, 38% und 18% das Gefühl, dass die gegenwärtig vorgenommenen Vorsichtsmaßnahmen ausreichend sind, 60%, 58% und 64% hatten das Gefühl diese seien umzureichend und 13%, 5% und 18% waren unsicher. Einige hatten von negativen Vorkommnissen gehört oder gelesen, aber außer von durch Rauch oder Geruch verursachtem Husten, wurde von keinen negativen Vorkommnissen berichtet.
Es herrschte einige Unsicherheit unter den Fachärzten in Bezug auf die Gefahren des Diathermie-Rauches und somit auf die Notwendigkeit von extra Vorsichtsmaßnahmen. Viele hatten das Gefühl, dass mehr Nachweise benötigt werden, um die Gefahr in vivo zu beweisen. Einige hatten diesen Punkt schon angesprochen, aber keine Unterstützung von Management oder Arbeitssicherheit erhalten. Andere kommentierten, dass neue Technologien, wie z.B. das ultraschallaktivierte Skalpell und LigaSure, die Menge des bei einer OP entstehenden Rauches reduzierten und, dass Rauchabzüge zwar erhältlich, aber zu teuer und zu umständlich im täglichen Gebrauch sind. Eine Handvoll von Fachärzten kommentierte, dass sie Rauchabzüge gerne hätten, aber keine effizienten, erhältlichen Systeme kannten. Ein Facharzt, der in den USA gearbeitet hatte, kommentierte, dass es in den USA vorgeschrieben war für die Rauchabsaugung zu sorgen.
Unter den Fachärzten in der Ausbildung war weniger Unsicherheit in Bezug auf die Gefahren des chirurgischen Rauches. Einige hatten Erfahrungen mit Rauchabzügen (angebracht an elektrochirurgischen Messern); diese waren einheitlich negativ, sie gaben an, diese wären teuer und unhandlich und erhöhten somit das Risiko der Operation.
Die Antworten der OP-Schwestern waren ähnlich denen der Fachärzte und zwar: Unsicher über die Risiken, das Gefühl es sollte mehr getan werden, um den Schutz zu verbessern, aber dass diese Technologie für sie nicht erhältlich ist.
Diskussion
Eine Suche von Ovid Medline - unter Verwendung der Suchworte elektrochirurgischer Rauch, elektrochirurgische Rauchfahnen, Elektrokoagulation, elektrochirurgische Instrumente, berufliche Gefahren und Diathermie - zeigte viele Unterlagen, die sich mit der Untersuchung der Risiken von chirurgischem Rauch befassten. Weitere Artikel wurden durch die zitierten Referenzen in der eigentlich geprüften Literatur erhalten.
Ein großer Anteil der Beweise besteht aus experimentellen Daten unter Verwendung von laser-generiertem Rauch. Aufgrund der breiten Anwendung, größerer Rauchproduktion und des Verkohlungseffektes, könnte der Rauch von elektrochirurgischen Instrumenten gefährlicher sein. Abgesehen davon, erfordert der Gebrauch von Lasern mehr Achtsamkeit als ein elektrochirurgisches Instrument innerhalb des Operationsszenarios.3-5 Dennoch enthält der, durch Laser und durch elektrochirurgische Instrumente entstandene Rauch, die gleichen wesentlichen Bestandteile und demzufolge können beide als ein identisches Gefahrenprofil angesehen werden.4-7 In diesen Review wurde eine Untersuchung von Rauch, generiert durch beide Modalitäten mit einbezogen.
Chirurgischer Rauch entsteht durch die thermale Zerstörung von Gewebe. Chemische Analysen haben gezeigt, dass seine Bestandteile 95% Wasserdampf und die verbleibenden 5% Chemikalien und Zellablagerungen sind.7 Es sind die Auswirkungen dieser Chemikalien und das potentielle Risiko von luftübertragenen Zellablagerungen, welche Bedenken über die Gefahren von chirurgischem Rauch für das Personal und die Patienten haben aufkommen lassen.
In vitro Studien, welche die chemische Zusammensetzung des chirurgischen Rauches analysiert haben, haben bis zu 80 Chemikalien8,9, einschließlich Kohlenwasserstoffen, Nitrile, Fettsäuren und Phenolen, gefunden.
In op-basierenden, kontrollierten Versuchen listete Sagar et. al.10 5 chemische Bestandteile auf, von denen jedes in wenigstens einem der Versuchspatienten postoperativ nachweisbar war und keines in den Kontrollpatienten. Obwohl die meisten nicht karzinogen waren, könnten sie Augen- und Hautirritationen hervorrufen, könnten Auswirkungen auf das zentrale Nervensystem oder eine renale und hepatische Toxizität haben. Dennoch wurde auch Benzol entdeckt (ein bekanntes Karzinogen, für das eine Expositionsrate von Null empfohlen wird). Andere haben die Auswirkungen auf das Personal untersucht und die bedenkliche potentielle Morbidität von chirurgischer Rauchinhalation aufgelistet (Tabelle 1).5
Potentielle Risiken von chirurgischer Rauchinhalation14
Tabelle 1
Atemwegsentzündung
Hypoxie/Schwindel
Husten
Kopfschmwerzen
Tränende Augen
Übelkeit / Erbrechen
Asthma
Lungenstauung
Chronische Bronchitis
Emphysem
Hepatitis
Karzinom
AIDS
Ann R Coll Surg Engl. 2007 March; 89(2): 162-165.
doi: 10.1308/003588407X155752.
Copyright © 2007 by the Annals of The Royal College of Surgeons of England
Sichtbare Veränderungen wurden in den Lungen von Ratten entdeckt, die chirurgischem Rauch zwischen 32-224 min über einen Zeitraum von 7 oder 14 Tagen ausgesetzt waren.11 Die Untersuchung der Lungen zeigte ein Beschädigungspektrum von entzündlicher, interstitieller Pneumonie bis zu extensivem Emphysem. Die Veränderungen verschlimmerten sich proportional zur Rauchexposition. Dennoch wurde vermerkt, dass der Grad der Exposition größer war, als er es in der Praxis sein würde.11 Lungenschädigung wurde durch Rauchfilterung verhindert.12
Ein Hauptbedenken ist das Risiko der Übertragung von biologischen Substanzen. Ferenczy et al.13 demonstrierte die Präsenz von potentiell infektiöser, menschlicher Papillomavirus (HPV) DNA, aber keinen intakten Viren, konnte aber keine DNA oder Viren aus Proben die von dem Chirurgen, während der Prozedur entnommen wurden, isolieren. Andere Studien stimmen überein;7,14 Garden et al.14 isolierte beides, intaktes HPV, sowie auch HPV DNA. Viel beunruhigender ist die in vitro Isolation von HIV, obwohl es nicht länger als 14 Tage kultiviert werden konnte, wahrscheinlich aufgrund von thermaler Schädigung.12 Dennoch gibt es gegenwärtig keinen Beweis, dass Infektionen auf diese Weise auf Menschen übertragen wurden, ausgenommen von anekdotenhaften Berichten von nasopharyngealen Infektionen bei Chirurgen, die Papillomas behandelten.7,15
Das Auftreten von Port-site Metastasen nach laparoskopischen Darmkrebsresektionen führte zu der Besorgnis, dass chirurgischer Rauch maligne Zellen transportiert und ablagert, wenn das Pneumoperitoneum um den Trokar entweicht.15 Chirurgischer Rauch, der von verschiedenen Krebsarten produziert wurde, wurde untersucht, mit ähnlichen Ergebnissen: morphologisch intakte Zellen, überwiegend Deckzellen und Blutzellen, wurden in den Rauchfahnen gefunden. Einige von diesen wurden als lebensfähig identifiziert15-17 und von denen als lebensfähig identifizierten, wuchs keine auf einer nachfolgenden Kultur.17 In keiner dieser Studien wurden maligne Zellen entdeckt.
Viel der geprüften Literatur konzentrierte sich auf den Schutz von Personal und Patient. In den USA empfiehlt das National Institute for Occupational Safety and Hazard (NIOSH) eine Absaugung mit hohem Erfassungsquerschnitt und einer Absauggeschwindigkeit von mindestens 100-150 ft/s, nicht die standardmäßige Wandabsaugung, zusammen mit hocheffizienten Partikel-Luftfiltern (effektiv bis zu einer Partikelgröße von 0,1 ?m). NIOSH schlägt vor, dass das Rauchabzugsgerät innerhalb von 2,54 cm des Operationsgebietes sein soll und der Abzug, wann immer irgendwelcher chirurgischer Rauch produziert wird, an sein soll.18 Dennoch stellte Garden et al.14 fest, dass eine Entfernung von 1 cm zu 98% effektiv war, aber eine Entfernung von > 2 cm von dem Operationsfeld eine 50%ige Verringerung der Effektivität der Rauchabsaugung verursachte. Es wurde nahegelegt, dass Filter und Schläuche zwischen den Operationen ausgewechselt und wie infektiöser Abfall behandelt werden sollten.18 Bislang hat die Nordamerikanische Regulierungsbehörde, die Occupational Safety and Health Administration, es zu keinem Gesetz gemacht, in Erwartung von empirischen Beweisen.3,6 In Groß-Britannien haben die äquivalenten Behörden, die Health and Safety Executive und die Medicines and Healthcare products Regulatory Agency (früher die Medical Devices Agency) noch keine Empfehlungen publiziert, aufgrund der mangelnden Beweise für das exakte Risiko.
Dies ist bislang die größte Studie der gegenwärtigen Praxis in diesem Fachbereich, in Groß-Britannien, mit einer Antwortrate von 70% auf unsere Fragebögen. Diathermie-Equipement wurde von allen Chirurgen, die antworteten, genutzt. Viele Chirurgen beseitigen den chirurgischen Rauch aus verschiedenen Gründen. Der Gebrauch von Wand-Absaugung war die üblichste Methode, obwohl einige speziell konzipierte Geräte einsetzten, sowie laparoskopische Absauggeräte/Filter. Nur 3% benutzten einen speziellen Rauchabzug.
Nur 26% der Antwortenden hatten das Gefühl, dass gegenwärtig adäquate Vorsichtsmaßnahmen existieren. Dennoch waren viele unentschlossen, die meisten verspürten die Notwendigkeit nach mehr klinischen Daten und besseren Technologien für die Rauchabsaugung, bevor die chirurgische Rauchabsaugung zur Routine wurde.
Die Wandabsaugung war in dieser Studie die am häufigsten genutzte Form der Absaugung für chirurgischen Rauch. Dennoch behaupten die meisten Untersuchungen, das dies inadäquat sei, ausgenommen der Anwendung bei laparoskopischen Fällen, wo der Rauch zurückgehalten wird.6 Dennoch zeigte eine Studie, unter Anwendung eines elektrochirurgischen Messers mit eingebautem Kanal für die Rauchabsaugung, einem Filter und einer Wandabsaugung (eingestellt auf 30 l/min)13, eine signifikant geringere Menge von Rauch, die den Chirurgen erreichte, eine verbesserte Sicht und reduziertem, üblem Geruch. Eine andere op-basierende Studie, um Gesundheits- und Sicherheitsrichtlinien für chirurgischen Rauch aufzustellen, konnte keine biologischen oder chemischen Gefahren in signifikanten Mengen im Bereich des Operationssaales bei ausgewählten Operationen feststellen.14 Klinische Studien wie diese sind wichtig, da sie die realen Arbeitsbedingungen untersuchen. Dies muss, bei der Auswertung der labor-basierneden Studien, beachtet werden, da die Hochrechnung auf die klinische Umgebung zu falschen Schlüssen führen könnte.
Eine weit größere Regulation existiert in den USA, Kanada und Australien in Bezug auf die Absaugung von chirurgischem Rauch.3,6,18,19 Es wurde erkannt, dass das Potential für Gerichtsprozesse in der Zukunft, betreffend arbeitsbedingter Exposition, bei allen ökonomischen Erwägungen für den Gebrauch von Rauchabzügen, berücksichtigt werden muss.3 Obwohl es Bedenken geben wird über die Einführung eines neuen Systems, das viele schon in der Vergangenheit eingesetzt haben und das sich als erfolgreich erwiesen hat.
Schlussfolgerungen
Klinische und experimentelle Beweise weisen darauf hin, dass die potentielle Gefahr von chirurgischem Rauch existiert, aber gegenwärtig schwer zu quantifizieren bleibt. Diese Untersuchung beweist, dass das Wissen über die Gefahren von chirurgischem Rauch gering, aber ein Grund für die Besorgnis unter dem Personal ist, welches in Operationssälen dem chirurgischen Rauch ausgesetzt ist. Ein größeres Bewusstsein der Gefahren und erhältliche Technologien, um Rauchfahnen aus Operationssälen abzusaugen, könnte zu einem besseren Begreifen führen.
Referenzen
1. Cushing H. Electrosurgery as an aid to the removal of intracranial tumours. Surg Gynaecol Obstet. 1928;47:751-84.
2. Sudhindra TV, Joseph A, Hacking CJ, Haray PN. Are surgeons aware of the dangers of diathermy? Ann R Coll Surg Engl. 2000;82:31-2. [PubMed]
3. Gregory-Dawes BS. Stop smoke campaign begins with you. AORN J. 2000;72:768-70. [PubMed]
4. Hughes A, Hughes J. Electrosurgical smoke plume, is it harmful to staff? Br J Periop Nurs. 2001;11:252-5.
5. Biggins J, Renfree S. The hazards of surgical smoke, not to be sniffed at! Br J Periop Nurs. 2002;12:136-8.
6. Lanfranchi JA. Smoke plume evacuation in the OR. AORN J. 1997;65:627. [PubMed]
7. Sawchuk WS, Weber PJ, Lowy DR, Dzubow LM. Infectious papillomavirus in the vapour of warts treated with carbon dioxide laser or electrocoagulation: detection and protection. J Am Acad Dermatol. 1989;21:41-9. [PubMed]
8. Ott D. Smoke production and smoke reduction in endoscopic surgery: preliminary report. Endosc Surg Allied Technol. 1993;1:230-2. [PubMed]
9. Hensman C, Baty D, Willis RG, Cushieri A. Chemical composition of smoke produced by high frequency electrosurgery in a closed gaseous environment. Surg Endosc. 1998;12:1017-9. [PubMed]
10. Sagar PM, Meagher A, Sobczak S, Wolff BG. Chemical composition and potential hazards of electrocautery smoke. Br J Surg. 1996;83:1792. [PubMed]
11. Baggish MS, Elbarky M. The effects of laser smoke on the lungs of rats. Am J Obstet Gynecol. 1987;156:1260-5. [PubMed]
12. Baggish MS, Poiesz BJ, Joret D, Williamson P, Refai A. Presence of human immunodeficiency virus DNA in laser smoke. Lasers Surg Med. 1991;11:197-203. [PubMed]
13. Ferenczy A, Bergeron C, Richart RM. Human papilloma virus DNA in CO2 laser-generated plume of smoke and its consequences to the surgeon. Obstet Gynecol. 1990;75:114-8. [PubMed]
14. Garden JM, O'Banion MK, Shelnitz LS, Pinski KS, Bakus AD, Reichmann ME, et al. Papillomavirus in the vapour of carbon dioxide laser-treated verrucae. JAMA. 1988;259:1199-202. [PubMed]
15. Champault G, Taffinder N, Ziol M, Riskalla H, Catheline JMC. Cells are present in the smoke created during laparoscopic surgery. Br J Surg. 1997;84:993-5. [PubMed]
16. Oosterhuis JW, Verschueren RCJ, Eibergen R, Oldhoff J. The viability of cells in the waste products CO2-laser evaporation of cloudman mouse melanomas. Cancer. 1982;49:61-7. [PubMed]
17. Nduka CC, Poland N, Kennedy M, Dye J, Darzi A. Does the electronically activated scalpel release viable airborne cancer cells? Surg Endosc. 1998;12:1031-4. [PubMed]
18. Anon. Government agency issues surgical smoke hazard control. AORN J. 1996;64:1045. [PubMed]
19. Pilinger SH, Delbridge L, Lewis DR. Randomized clinical trial of suction versus standard clearance of the diathermy plume. Br J Surg. 2003;90:1068-71. [PubMed]
20. Scott E, Beswick A, Wakefield K. The hazards of diathermy plume: part 2, producing quantified data. Br J Periop Nurs. 2004;14:452-6.
Articles from Annals of The Royal College of Surgeons of England are provided here courtesy of
The Royal College of Surgeons of England
Quelle: http://www.pubmedcentral.nih.gov